Очаговая пневмония – это инфекционно-воспалительное заболевание легких, характеризующееся инфильтрацией легочной паренхимы на уровне долек (с размерами очагов до 1-1,5 см). Данная форма является лишь отражением морфологической классификации и не несет никакой информации для выбора препарата при антибактериальной терапии.
Лечение пациента будет обусловлено тем, к какому типу по классификации Российского респираторного общества относится заболевание (внебольничная пневмония, нозокомиальная), а также наличием сопутствующих патологий.
Наиболее частый возбудитель – пневмококк (St. Pneumoniae), среди других патогенных микроорганизмов можно выделить вирусы, микоплазму, хламидии, гемофильную палочку, клебсиеллу пневмонии.
Критерии диагностики
Диагностическими критериями в постановке диагноза «очаговая пневмония» являются:
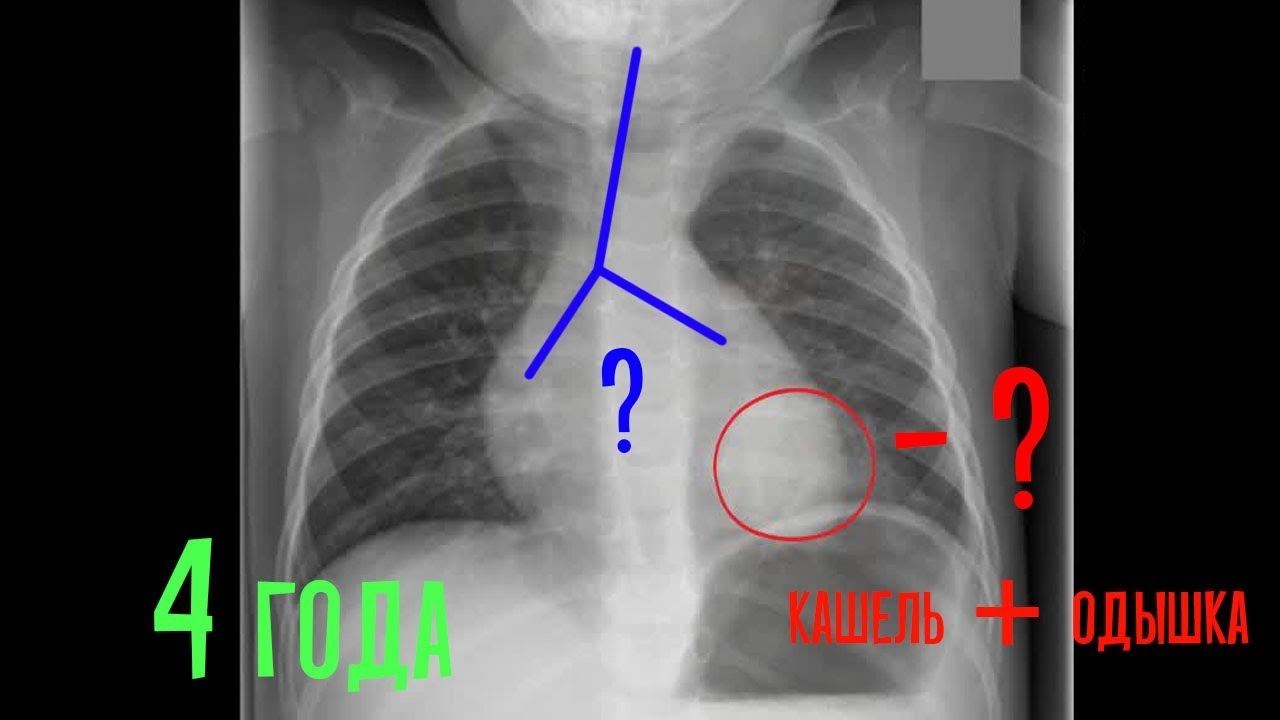
- Наличие патологических изменений в виде очаговой инфильтрации на рентгенограмме в двух проекциях (прямая и боковая).
- Наличие в ОАК лейкоцитоза на уровне или выше 10*109/л, наличие в ОАК сдвига нейтрофилов до палочкоядерных форм более 10%.
- Наличие у пациента кашля с мокротой слизистого, слизисто-гнойного, гнойного характера. Характер мокроты зависит от вида возбудителя, вызвавшего пневмонию.
- Острое начало заболевания с лихорадкой выше 38°С.
- Симптомы, выявляемые при физикальном обследовании: аускультативные признаки (влажные хрипы и крепитация), укорочение тона при перкуссии легких над очагом поражения. Как правило, при очаговом поражении можно не выявить укорочения перкуторного тона (слишком малый радиус повреждения паренхимы).
При обнаружении первого критерия и любых двух других из пунктов 2-5 диагноз «очаговая пневмония» является достоверным.
Мнение врача:
При выявлении очагового воспаления легких на рентгенограмме врачи обращают внимание на несколько ключевых признаков. Один из них – наличие патологического очага, который выглядит как затемнение на фоне легочной ткани. Размер, форма и контуры очага также играют важную роль в диагностике. Другим важным признаком является наличие воспалительных изменений вокруг очага, что может свидетельствовать о распространении инфекции. Кроме того, специалисты обращают внимание на наличие жидкости в плевральной полости, что может быть признаком осложнения воспалительного процесса. Все эти признаки совместно позволяют врачам точно диагностировать очаговое воспаление легких и принять необходимые меры по лечению пациента.
Опыт других людей
При обсуждении методов выявления очагового воспаления легких на рентгенограмме, многие люди высказывают мнение о важности своевременного и точного диагноза. Рентгенологическое исследование является одним из основных способов обнаружения воспалительных очагов в легких, что позволяет начать лечение вовремя и предотвратить осложнения. Люди отмечают, что опытный врач способен точно определить наличие воспаления и его характер по рентгеновскому снимку, что играет ключевую роль в успешном лечении заболевания. Важно доверять специалистам и следовать их рекомендациям для быстрого выздоровления и восстановления здоровья.
Интересные факты
3 самых интересных факта о выявлении очагового воспаления легких на рентгенограмме:
- Усиление бронховаскулярного рисунка:При очаговом воспалении легких бронховаскулярный рисунок (узор кровеносных сосудов в легких) становится более выраженным, указывая на скопление жидкости или воспалительных клеток в альвеолах.
- Тени разной плотности:Очаги воспаления проявляются на рентгенограмме как тени разной плотности. Более плотные тени возникают в периферических альвеолах, а менее плотные — в центральных.
- Изменение прозрачности ткани:Заполненные жидкостью альвеолы выглядят на рентгенограмме более плотными, что приводит к снижению прозрачности легочной ткани. Это проявляется как помутнение или уплотнение на изображении, указывая на отек или воспаление.

Рентгенологическая картина
Рентгенологическая картина в этом случае включает в себя:
- Наличие инфильтративных очагов размерами до 1-1,5 см. Затемнение в начале заболевания слабой интенсивности, в последствии его может нарастать. Контуры очагового затемнения нечеткие, инфильтрация достаточно однородная, «дымчатая». Количество очагов от одного до нескольких, они могут сливаться, однако без явления диссеминации.
- Усиление легочного рисунка.
- Изменение корней легкого (расширение, деформация корней, повышение плотности).
Для очагового воспаления легких характерна быстрая рентгенологическая динамика. К 5-6-му дню терапии инфильтративные изменения становятся менее однородными, уменьшаются в размерах. К 7-10-му дню у части пациентов очаги инфильтрации полностью разрешаются, сохраняется лишь усиление легочного рисунка и изменение корней легкого.
У другой части пациентов могут формироваться спайки и участки пневмосклероза (на снимке выглядят как плотные тяжистые образования относительно линейной формы), деформация легочного рисунка. В клиническом плане эта картина может сопровождать замедленное выздоровление пациента, наличие у него длительного субфебрилитета, сохранение мелкопузырчатых хрипов в легких.
Таким выздоравливающим желательно иметь на руках последнюю рентгенограмму, так как при следующем заболевании с повышением температуры возможна гипердиагностика пневмонии.
Дифференциальную диагностику при данной патологии необходимо проводить с очаговым туберкулезом легких, периферическим раком. Рентгенологические отличия этих нозологических форм можно представить в виде таблицы.
| Нозологическая форма | Локализация на снимке | Характеристика очагов |
| Очаговый туберкулез | Верхушки легких, наружные отделы подключичной зоны | Очаги разной формы и размеров, контуры их более четкие, плотность высокая, рентгенологическая динамика на фоне лечения отсутствует. Уточнение диагноза с помощью КТ |
| Периферический рак (особенная настороженность у курящих мужчин старше 50 лет) | Любой отдел | Чаще одиночный, более плотный, чем при пневмонии, рентгенологическая динамика на фоне лечения слабая за счет разрешения параканкрозного воспаления. Уточнение диагноза с помощью КТ |
Частые вопросы
Можно ли на рентгене увидеть воспаление легких?
Основным рентгенологическим признаком пневмонии является уплотнение (затенение, участок инфильтрации) легочной ткани. При отсутствии симптома уплотнения легочной ткани рентгенологическое заключение о наличии пневмонии является неправомерным.
Как понять очаговая пневмония?
Симптомы очаговой пневмонии У человека поднимается температура до 38-38,5°С, при этом она колеблется на протяжении суток. Кашель сопровождается отхождением слизисто-гнойной мокроты, возникают слабость, повышенное отделение пота, боли в грудине при вдыхании воздуха и кашле, а также акроцианоз.
Можно ли увидеть воспаление легких на флюорографии?
Для точной диагностики пневмонии делают именно рентген, флюорография не сможет достаточно четко визуализировать состояние легочной ткани, поставить точный диагноз. Флюорографию в основном делают в профилактических целях, а рентген непосредственно при лечении и диагностике патологических изменений.
В чем отличие очаговой и крупозной пневмонии?
При очаговой пневмонии поражаются преимущественно нижние отделы легких (чаще справа). Крупозная пневмония характеризуется поражением как минимум доли легкого с обязательным вовлечением в процесс плевры. Заболевание при этом наоборот начинается остро с потрясающего озноба и резкого повышения температуры тела до 39-40°C.

Полезные советы
СОВЕТ №1
Обратите внимание на наличие теней в легочной ткани, которые могут свидетельствовать о воспалительном процессе. Очаговое воспаление часто проявляется в виде пятен или затемнений на рентгенограмме.
СОВЕТ №2
Изучите структуру легочных сосудов на снимке. При воспалении легких сосуды могут быть расширены, что также может быть одним из признаков очагового воспаления.
СОВЕТ №3
Сравните рентгенограмму с предыдущими снимками, если они есть. Это поможет выявить динамику изменений в легких и определить наличие или отсутствие очагового воспаления.









